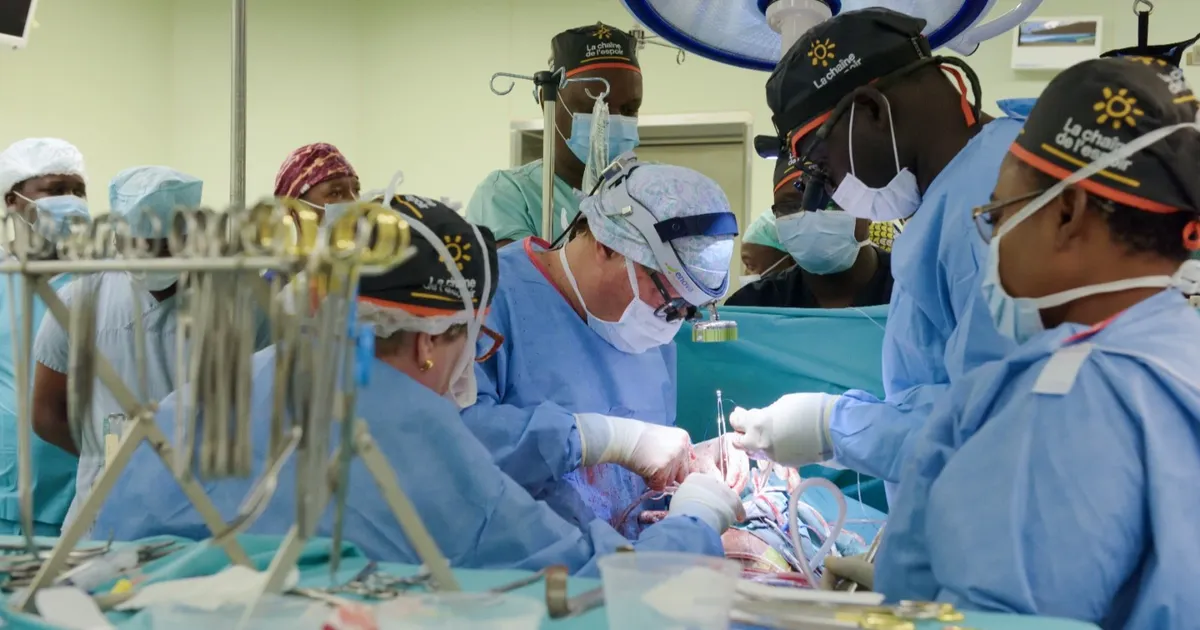
لا يزال النقص الحاد في أعداد المتبرعين بالأعضاء يؤثر على فرص النجاة لدى الأطفال المصابين بأمراض القلب في العالم، رغم استفادة العديد منهم من تقنيات حديثة تمكّنهم من البقاء على قيد الحياة لفترات محدودة.
يمثل هذا نقص التبرع بالأعضاء العامل الرئيسي في الأزمة، وفق ما خلص إليه نقاش علمي خلال الاجتماع السنوي للجمعية الدولية لزراعة القلب والرئة، الذي عُقد مؤخراً في تورونتو بكندا.
وتشير البيانات العالمية إلى أن أكثر من 600 عملية زراعة قلب للأطفال تُجرى سنوياً، وهو رقم يعكس تقدماً ملحوظاً مقارنة بالماضي، لكنه لا يزال أقل بكثير من حجم الاحتياج الفعلي.
ورغم هذا التقدم، فإن معدلات الوفيات على قوائم الانتظار لا تزال مرتفعة. وفي الولايات المتحدة وحدها لا ينجو أكثر من طفل من كل ستة أطفال مسجلين على قائمة الانتظار للحصول على قلب.
أحد العوامل التي ساهمت في زيادة عدد الأطفال الذين يصلون إلى مرحلة الزراعة هو التقدم في تقنيات الرعاية القلبية، خاصة استخدام أجهزة دعم البطين، وهي أجهزة ميكانيكية تساعد القلب على ضخ الدم عندما يعجز عن أداء وظيفته.
ومكنت هذه الأجهزة الأطفال في الحالات الحرجة من البقاء على قيد الحياة لفترات أطول، قد تمتد إلى شهور أو حتى سنوات، في انتظار توفر قلب مناسب. لكن هذا النجاح الطبي أدى في الوقت ذاته إلى زيادة الضغط على قوائم الانتظار.
وتبرز التحديات التنظيمية كعامل إضافي في تعقيد المشهد، خاصة في الولايات المتحدة، إذ يقول الباحثون إن تأخر تنفيذ قانون تحديث نظام زراعة الأعضاء الأميركي، نتيجة عقبات إدارية تتعلق بالتعاقدات الفيدرالية، يمثل عنق زجاجة يعوق تحسين توزيع القلوب المتبرع بها.
ويهدف هذا القانون إلى الانتقال من نظام تقليدي، يعتمد على تصنيفات ثابتة، إلى نموذج أكثر مرونة، يُعرف بالتوزيع المستمر، والذي يراعي بشكل أدق درجة خطورة الحالة الطبية وكفاءة النظام ككل.
ويتضمن النموذج المقترح منح نقاط إضافية للأطفال، إلى جانب تحسين تصنيفات درجة الاستعجال الخاصة بهم. ومع ذلك، يؤكد الخبراء أن تحسين سياسات التوزيع، رغم أهميته، لا يمكنه وحده حل مشكلة النقص في الأعضاء، بل يجب أن يكون جزءاً من استراتيجية أوسع.
ومن أبرز الاتجاهات التي يدعو إليها المتخصصون هو إعادة النظر في مفهوم "القلب المثالي" للتبرع، فمع تحسن حالة الأطفال بفضل الدعم الميكانيكي، قد يميل الأطباء إلى الانتظار للحصول على قلب مطابق تماماً للمواصفات المثالية، وهو ما يؤدي إلى إطالة فترة الانتظار وربما فقدان الفرصة بالكامل.
وتشير الأدلة الحديثة إلى أن استخدام قلوب مختارة بعناية، حتى وإن لم تكن مثالية، يمكن أن يحقق نتائج ممتازة.
من بين الابتكارات الواعدة لتوسيع قاعدة المتبرعين، تقنيات الحفاظ على الأعضاء خارج الجسم باستخدام أنظمة الإرواء، والتي تسمح بالحفاظ على القلب في حالة وظيفية لفترة أطول.
وفي الولايات المتحدة، تُجرى تجارب سريرية على منصات إرواء مصغرة مصممة خصيصاً للأطفال، وهو تطور قد يُحدث تحولاً جذرياً في هذا المجال، كما حدث سابقاً في زراعة قلوب البالغين.
كما يُعد التبرع بعد توقف الدورة الدموية من الخيارات الواعدة لزيادة عدد القلوب المتاحة، رغم أن استخدامه في زراعة قلوب الأطفال لا يزال محدوداً. ويؤكد الخبراء أن توسيع هذا النهج يتطلب الحفاظ على ثقة الجمهور، إذ أن أي تراجع في ثقة العائلات في نظام التبرع قد يؤدي إلى انخفاض معدلات التبرع.
ومن الابتكارات السريرية المهمة أيضاً إمكانية زراعة قلوب من متبرعين غير متوافقين في فصيلة الدم للأطفال الرضع وصغار السن، وهي خطوة علمية كبيرة ساهمت بالفعل في توسيع نطاق الأعضاء المتاحة، وزيادة فرص إنقاذ حياة هذه الفئة العمرية الحساسة.
ورغم أهمية السياسات والتقنيات، يشدد الخبراء على أن الحل لا يكتمل دون دور المجتمع، فزيادة الوعي بأهمية التبرع بالأعضاء، وفهم النتائج الإيجابية طويلة المدى لزراعة القلب، يمكن أن يشجع المزيد من العائلات على اتخاذ قرار التبرع.
وتشير الدراسات إلى أن العديد من الأطفال الذين يخضعون لزراعة قلب يتمكنون من عيش حياة طبيعية، وإكمال تعليمهم، وبناء مسارات مهنية ناجحة، وتكوين أسر، وهي قصص نجاح يمكن أن تُحدث فرقاً كبيراً في تغيير نظرة المجتمع.
وتقول دراسة علمية، نوقشت نتائجها في نفس المؤتمر، إن زراعة القلب واحدة من أكثر المجالات تعقيداً وحساسية، ليس فقط بسبب طبيعتها الطبية الدقيقة، بل أيضاً بسبب السؤال الأخلاقي الكبير الذي يرافقها: من يستحق القلب المتاح؟
في ظل النقص في القلوب المتبرع بها، تصبح أنظمة التوزيع مسؤولة عن تحقيق توازن دقيق بين عدة أولويات متنافسة: إنقاذ المرضى الأكثر خطورة، وتحقيق أفضل نتائج ممكنة بعد الزراعة، وضمان العدالة في إتاحة الفرص للجميع.
وتُظهر الأرقام حجم التحدي بوضوح، إذ تُجرى نحو 7 آلاف عملية زراعة قلب سنوياً على مستوى العالم، بينما تتجاوز أعداد المرضى المحتاجين لهذا الإجراء بكثير عدد القلوب المتاحة.
كما يفقد ما بين 10% إلى 15% من المرضى المدرجين على قوائم الانتظار حياتهم قبل أن تتاح لهم فرصة الزراعة.
وعند دراسة النماذج العالمية، تم رصد 11 نظاماً مختلفاً في 24 دولة، لكن يمكن تصنيف معظمها ضمن فئتين رئيسيتين. الأولى هي الأنظمة القائمة على "الحالة"، والتي تُستخدم في 23 دولة، وتعتمد على تصنيف المرضى إلى مستويات أولوية بناء على شدة حالتهم الطبية، وفيها يحصل المرضى الذين يعتمدون على أجهزة دعم الحياة المتقدمة على أعلى درجات الأولوية.
لكن هذه الأنظمة ليست خالية من العيوب، إذ قد تعكس في بعض الأحيان شدة التدخل الطبي المستخدم أكثر مما تعكس الحالة الفعلية للمريض، كما يمكن أن تتأثر باختلاف الممارسات الطبية بين المستشفيات والدول. بمعنى آخر، قد يحصل مريض على أولوية أعلى ليس لأنه الأكثر احتياجاً فعلياً، بل لأنه يخضع لعلاج أكثر كثافة.
في المقابل، تعتمد الأنظمة القائمة على "النقاط"، والمطبقة بشكل أساسي في فرنسا، على نماذج إحصائية معقدة لتقدير خطر وفاة المريض أثناء الانتظار، بالإضافة إلى احتمالات بقائه على قيد الحياة بعد الزراعة. هذه الأنظمة تحاول تقديم تقييم أكثر دقة وموضوعية، لكنها أيضاً ليست مثالية، إذ لا تزال النماذج التنبؤية محدودة من حيث الدقة والأداء الإحصائي.
ويظهر التباين بين الدول أيضاً في تفاصيل تطبيق هذه الأنظمة، مثل عدد مستويات الأولوية، ومدى تأثير استخدام أجهزة الدعم الحيوي على الترتيب، وما إذا كانت النتائج طويلة المدى تُؤخذ في الاعتبار، إضافة إلى ما إذا كان التوزيع يتم على مستوى وطني أم إقليمي. كل هذه العوامل تضيف طبقات جديدة من التعقيد على عملية اتخاذ القرار.
تمثل فرنسا مثالاً بارزاً على التحول نحو النماذج القائمة على البيانات، ففي عام 2018، استبدلت بنظامها التقليدي القائم على درجة الاستعجال نظاماً يعتمد على "درجة مركبة" واحدة تُستخدم لترتيب جميع المرضى على قائمة الانتظار. هذا النهج يسمح بالمقارنة المباشرة بين المرضى على مستوى الدولة، بهدف ضمان وصول القلب إلى من هم في أمس الحاجة إليه، مع زيادة فرص نجاح العملية.
تعتمد هذه الدرجة المركبة على عملية حسابية من أربع مراحل مصممة لتحقيق التوازن بين العدالة والكفاءة والشفافية. تبدأ بتقدير خطر الوفاة خلال عام واحد أثناء الانتظار باستخدام تحليل متعدد المتغيرات، يشمل عوامل مثل الحاجة إلى دعم ميكانيكي مؤقت، ووظائف الكلى والكبد، ومؤشرات فشل القلب. بعد ذلك، يتم إدخال استثناءات للحالات الخاصة التي لا تعكسها النماذج بشكل دقيق.
وتتعلق المرحلة الثالثة بملاءمة المتبرع مع المريض، وتشمل عوامل مثل توافق فصيلة الدم، وحجم الجسم، والفارق العمري، والتوقعات المتعلقة بالبقاء بعد الزراعة. أما المرحلة الأخيرة فتأخذ في الاعتبار الجوانب الجغرافية واللوجستية، مثل الوقت اللازم لنقل القلب بين المستشفيات، وهو عامل حاسم نظراً لحساسية العضو وسرعة تلفه.
ورغم أن هذا النظام يُعد أكثر تقدماً من الأنظمة التقليدية، إلا أن الدراسات تشير إلى أنه لم يُحدث تغييراً كبيراً في نتائج ما قبل أو بعد الزراعة. ومع ذلك، فقد ساهم في توحيد معايير اتخاذ القرار، وقلل من الاستخدام غير الضروري للعلاجات المكثفة التي كان الهدف منها فقط رفع أولوية المريض على القائمة.
Loading ads...
ويتفق الخبراء على حقيقة أساسية: لا يوجد نظام مثالي لتوزيع عمليات زراعة القلب. فجميع النماذج، سواء كانت قائمة على الحالة أو النقاط، تواجه نفس التحدي الجوهري، وهو كيفية تحقيق التوازن بين الاستعجال، والفائدة، والعدالة في ظل نقص شديد في الأعضاء المتاحة.
لقراءة المقال بالكامل، يرجى الضغط على زر "إقرأ على الموقع الرسمي" أدناه
اقرأ أيضاً